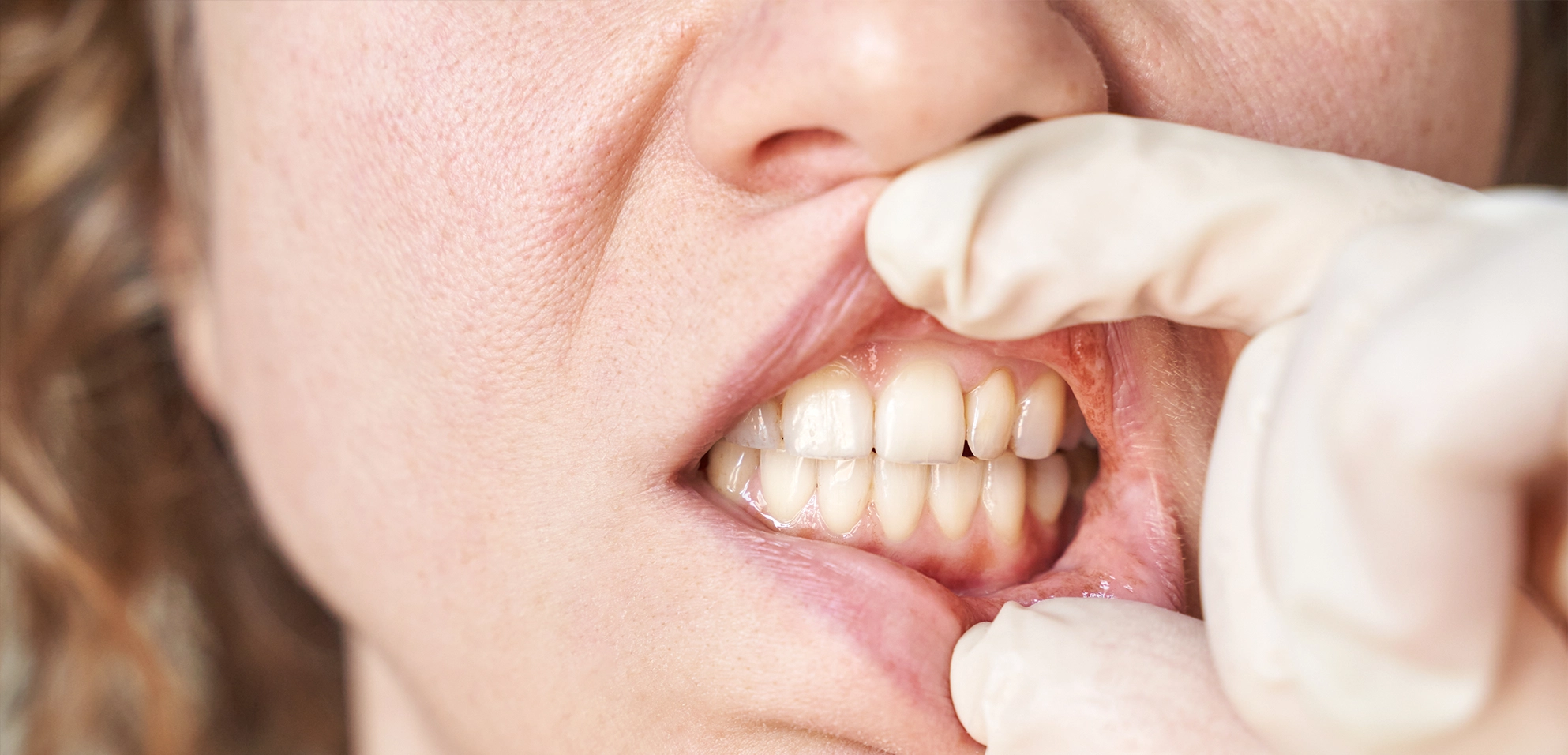
Parodontitis ist heute die häufigste Ursache für Zahnverlust bei Erwachsenen weltweit. In Deutschland gelten schätzungsweise 80 bis 90 Prozent der Bevölkerung als von einer leichten bis mittelschweren Form betroffen. Das Tückische: Die Erkrankung verläuft lange Zeit ohne Schmerzen und bleibt deshalb oft jahrelang unerkannt. Wer die Frühzeichen kennt und versteht, wie Parodontitis entsteht, kann rechtzeitig gegensteuern und seinen Zahnhalteapparat dauerhaft gesund erhalten.
Was ist Parodontitis?
Parodontitis ist eine bakteriell verursachte Entzündung des Zahnhalteapparats. Zum Zahnhalteapparat gehören Zahnfleisch, Kieferknochen, Wurzelzement und die Haltefasern, die den Zahn fest im Kiefer verankern. Wenn dieser Halteapparat durch Entzündungen zerstört wird, lockern sich die Zähne. Ohne Behandlung können sie ausfallen, auch wenn sie kariesfrei und äußerlich völlig intakt sind.
Viele Menschen verwenden den Begriff Parodontose als Synonym. Das ist nicht ganz korrekt. Parodontose beschreibt einen entzündungsfreien Rückgang des Zahnhalteapparats und ist medizinisch kaum noch gebräuchlich. Fast alle Erkrankungen des Zahnbetts sind entzündlicher Natur und werden daher als Parodontitis bezeichnet.
Wie entsteht Parodontitis?
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenAlles beginnt mit Zahnbelag, der sogenannten Plaque. Plaque ist ein dünner, zunächst kaum sichtbarer Biofilm aus Bakterien, Nahrungsresten und Speichelbestandteilen, der sich täglich auf den Zahnoberflächen bildet. Wird er nicht regelmäßig durch gründliches Zähneputzen entfernt, verhärtet er zu Zahnstein.
Zahnstein macht die Zahnoberfläche rau und bietet Bakterien ideale Bedingungen zur Vermehrung. Das Zahnfleisch reagiert mit einer Entzündung. Es wird rot, schwillt an und blutet beim Putzen. Diese frühe Form der Erkrankung nennt sich Gingivitis und ist noch vollständig reversibel.
Wird die Gingivitis nicht behandelt, wandern die Bakterien tiefer. Das Zahnfleisch löst sich vom Zahn, es entstehen sogenannte Zahnfleischtaschen. In diesen Taschen können sich Bakterien ungestört vermehren, weil weder Zahnbürste noch Zahnseide dort hinreichen. Die Entzündung greift auf den Kieferknochen über. Der Körper versucht den Angriff abzuwehren und setzt dabei knochenabbauende Zellen frei, die letztlich den Zahnhalteapparat selbst zerstören. Die Zähne lockern sich und fallen im fortgeschrittenen Stadium aus.
Dieser Prozess verläuft schleichend und über Jahre. Schmerzen entstehen oft erst, wenn die Erkrankung bereits weit fortgeschritten ist.
Welche Symptome solltest du kennen?
Die Tücke der Parodontitis liegt darin, dass sie lange symptomarm verläuft. Wer auf die frühen Zeichen achtet, kann rechtzeitig handeln.
Typische Warnsignale sind:
- Zahnfleischbluten beim Zähneputzen oder schon bei leichtem Druck
- Gerötetes, geschwollenes oder empfindliches Zahnfleisch
- Anhaltender Mundgeruch trotz guter Mundhygiene
- Sichtbarer Zahnfleischrückgang und dadurch länger wirkende Zähne
- Empfindlichkeit gegenüber Wärme, Kälte oder süßen Speisen an den Zahnhälsen
- Gelockerte Zähne oder veränderte Bisssituation
Zahnfleischbluten wird häufig als harmlos abgetan. Es ist aber fast immer ein Zeichen einer Entzündung und sollte immer ernst genommen werden.
Wie wird Parodontitis behandelt?
Eine Parodontitis lässt sich nicht mit Hausmitteln heilen. Sie erfordert eine zahnärztliche Behandlung, die in mehreren Schritten erfolgt.
Schritt 1: Diagnose und Paro-Status
Wir messen an jedem einzelnen Zahn die Tiefe der Zahnfleischtaschen und erheben den sogenannten Paro-Status. Röntgenaufnahmen zeigen, wie weit der Knochenabbau bereits fortgeschritten ist.
Schritt 2: Professionelle Reinigung und Wurzeloberflächenbearbeitung
Zahnstein, Beläge und bakterielle Ablagerungen werden oberhalb und unterhalb des Zahnfleischrandes entfernt. Die Wurzeloberflächen werden geglättet, damit sich Bakterien schlechter anheften können. Das ist der Kern jeder Parodontitis-Therapie.
Schritt 3: Kontrolle und Nachsorge
Nach der Behandlung prüfen wir, ob die Entzündung zurückgegangen ist und die Zahnfleischtaschen flacher geworden sind. In fortgeschrittenen Fällen kann ein chirurgischer Eingriff notwendig sein. Regelmäßige Kontrolltermine und eine professionelle Zahnreinigung im Abstand von drei bis sechs Monaten sichern das Ergebnis langfristig.
Lässt sich eine Parodontitis stoppen? Ja. Einmal verlorener Knochen und Zahnhalteapparat lassen sich nicht vollständig regenerieren. Aber der Prozess lässt sich zum Stillstand bringen, und die verbleibende Zahngesundheit kann dauerhaft erhalten werden.
Wie lässt sich Parodontitis vorbeugen?
Parodontitis ist keine Schicksalserkrankung. Mit konsequenter Mundhygiene und regelmäßiger professioneller Betreuung lässt sich das Risiko erheblich senken.
Die wichtigsten Maßnahmen im Alltag:
- Zweimal täglich gründlich Zähne putzen
- Zahnzwischenräume täglich mit Zahnseide oder Interdentalbürsten reinigen
- Regelmäßige professionelle Zahnreinigung mindestens zweimal jährlich
- Rauchen reduzieren oder aufgeben
- Blutzucker bei Diabetes gut einstellen lassen
- Stressbewältigung aktiv angehen
Wer Zahnfleischbluten oder andere Warnsignale bemerkt, sollte nicht abwarten, sondern zeitnah einen Termin vereinbaren. Je früher eine Behandlung beginnt, desto geringer ist der Schaden.
Zusammenfassung
Parodontitis entsteht schleichend, verläuft lange ohne Schmerzen und richtet im Stillen erheblichen Schaden an. Zahnfleischbluten, Mundgeruch oder Zahnfleischrückgang sind frühe Warnsignale, die ernst genommen werden sollten.
Wir nehmen das Thema in unserer Praxis sehr ernst. Wer Warnsignale bemerkt oder wissen möchte, wie sein Zahnhalteapparat aktuell steht, ist bei uns gut aufgehoben. Wir erheben den Paro-Status, erklären den Befund verständlich und besprechen gemeinsam die nächsten Schritte. Alle Informationen zu unserer Parodontitisbehandlung findest du auf unserer Leistungsseite.
Häufig gestellte Fragen zur Parodontitis
Parodontitis ist eine bakterielle Entzündung des Zahnhalteapparats. Parodontose beschreibt einen entzündungsfreien Rückgang des Zahnfleischs und ist medizinisch kaum noch gebräuchlich. Im Alltag werden beide Begriffe oft gleichgesetzt, gemeint ist fast immer die Parodontitis.
Vollständig heilbar ist sie nicht. Der Krankheitsprozess lässt sich jedoch zum Stillstand bringen und die verbleibende Zahngesundheit dauerhaft erhalten. Je früher die Behandlung beginnt, desto besser das Ergebnis.
Ja. Seit 2021 ist die systematische Parodontitisbehandlung eine Kassenleistung für gesetzlich Versicherte. Die Behandlung wird nach einer Voruntersuchung und einem bewilligten Antrag vollständig übernommen.
Das hängt vom Schweregrad ab. Eine systematische Behandlung umfasst mehrere Sitzungen über einige Wochen. Danach folgen regelmäßige Kontrolltermine als Nachsorge, in der Regel alle drei bis sechs Monate.
Die auslösenden Bakterien können durch direkten Speichelkontakt, etwa durch Küssen oder gemeinsam genutztes Besteck, weitergegeben werden. Ob die Erkrankung ausbricht, hängt aber von individuellen Faktoren wie Immunsystem, Mundhygiene und Risikofaktoren ab.
Zahnfleischbluten ist fast immer ein Zeichen einer Entzündung. Es bedeutet nicht, dass man zu fest putzt, sondern dass das Zahnfleisch auf Bakterien reagiert. Wer regelmäßig Zahnfleischbluten bemerkt, sollte einen Termin vereinbaren.
